主办单位:中国民族卫生协会基层卫生人才工作委员会 All Rights Reserved
技术支持单位:北京天元中和医药科技研究院
京ICP备09057878号-6
理论研究
当前位置:首页 > 理论研究 殊路同归——肥胖的个性化和标准化多学科管理: 北京清华长庚医院肥胖及相关疾病多学科诊疗(MDT)门诊建设
作者:刘兆祥 赵文惠 肖建中 金丽霞 李彩宏 余夏 阅读: 2870 次 来源:基层卫生人才工作委员会
背景:
随着社会经济的发展,人们生活方式的改变,超重和肥胖患病率显著上升。超重和肥胖是心血管疾病、糖尿病、高血压、高脂血症等慢性非传染性疾病的重要危险因素,进而降低患病人群生活质量,增加人群死亡率。最新发表的研究预测,至2030年,中国成人(≥18 岁)超重/肥胖合并患病率将达到 65.3%,在学龄儿童及青少年(7~17岁)中将达到31.8%,在学龄前儿童(≤6 岁)中将达 15.6%。未来中国超重和肥胖率还将持续增加,肥胖防控问题亟需全社会关注。
自2000 年以来,世界卫生组织(World Health Organization, WHO)呼吁各国采取有力措施遏制肥胖率的上升。中国制定和实施了一系列与肥胖防控相关的政策和策略,但肥胖及相关慢性病的问题尚未得到有效控制。肥胖的科学有效防治对实现“健康中国 2030”的目标至关重要。体重管理、肥胖预防和治疗工作亟需从多方位、多层次的政策、经济、环境、社会和行为因素等方面,采取多方位、多层次的综合措施。
临床上,肥胖患者往往因合并疾病就诊于不同的专科。如,合并睡眠呼吸暂停综合征的肥胖患者会首诊于耳鼻咽喉科,合并脂肪肝、肝功能不全的肥胖患者首诊于肝胆内科,合并多囊卵巢综合征的女性肥胖患者首诊于妇产科,合并代谢性疾病的肥胖患者首诊于内分泌科。然而,专科的针对性治疗往往不能以偏概全。如果从众多慢性疾病共有的肥胖土壤入手,积极管理肥胖患者,可大幅度改善多种慢性疾病结局。
北京清华长庚医院内分泌科联合医学营养科、康复医学科、耳鼻咽喉科、胃肠外科、妇产科、肝胆内科组成多学科减重诊疗团队(MDT),建立规范筛查和按需转诊制度。所有首诊于不同专科的肥胖患者均进行统一的通用健康评估,对肥胖患者进行鉴别诊断。随后,针对肥胖的病因和不同合并症分别转诊至对应专科进一步诊治。对于情况稳定的单纯性肥胖患者制定个性化减重治疗方案。MDT团队建立以来,通过多学科协作,指导肥胖患者科学减重和相关疾病诊疗,获得良好反响。
做法与经过
(一)多学科减重团队的创建
肥胖一般分为病态性肥胖和单纯性肥胖。病态性肥胖是指其他疾病因素引起的肥胖,比如皮质醇增多症会引起向心性肥胖,甲状腺功能减退会引起粘液水肿性肥胖等。单纯性肥胖多由于摄入的热量长期大于消耗的热量,过多的热量以脂肪的形式储存在体内。单纯性肥胖与多种代谢性疾病相关,可引起胰岛素抵抗、血糖升高、血压升高、血脂升高、睡眠呼吸暂停综合征等,女性患者还可合并多囊卵巢综合征,影响生育。
北京清华长庚医院内分泌科经治大量代谢性疾病,如糖尿病、高血压、高血脂等患者,其中相当一部分患者合并肥胖。对于代谢性疾病合并单纯性肥胖患者,生活方式干预需要贯穿始终。自建科开始,内分泌科通过与营养科合作,对肥胖患者进行饮食和运动指导,得到了一定的效果。随着耳鼻喉科经治睡眠呼吸暂停综合征、肝胆内科经治脂肪肝、妇产科经治多囊卵巢综合征患者的增多,这些疾病背后大都合并超重或肥胖,减重成为治疗方案中重要的一环。为了更高效的管理肥胖患者,提供个性化和标准化的减重方案,使得肥胖患者获得最佳收益,我院多个学科经过多次讨论后,最终成立减重MDT门诊。
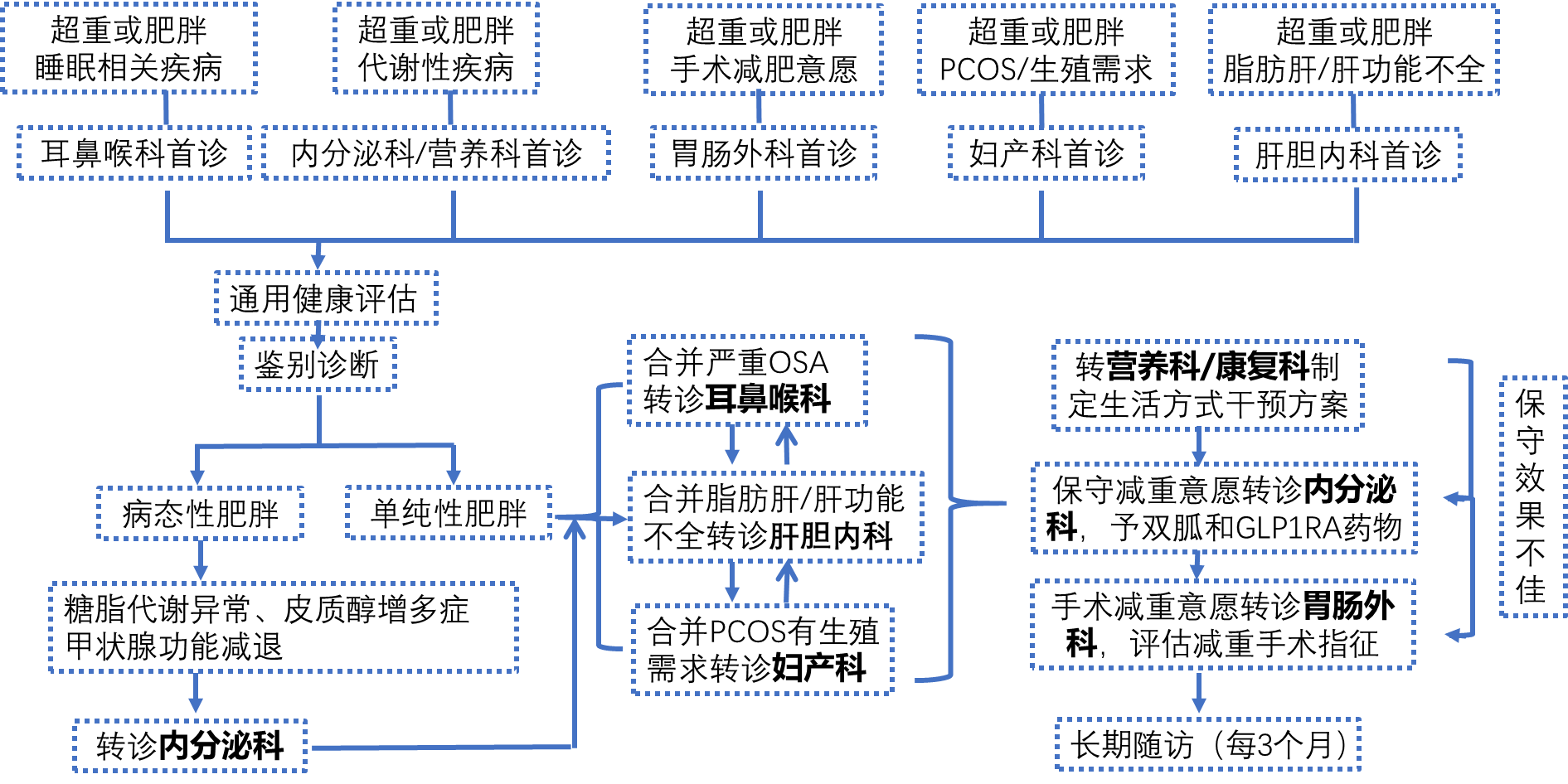
北京清华长庚医院减重MDT门诊包括内分泌科、医学营养科、康复医学科、耳鼻咽喉科、胃肠外科、妇产科、肝胆内科医师团队,建立MDT工作群,设计诊疗路径并进行及时转诊,高效快速的为肥胖患者制定最佳减重方案(具体转诊路径见图1)。
(二)肥胖患者的健康评估
所有首诊于不同专科的肥胖患者均进行统一的通用健康评估,对肥胖患者进行鉴别诊断。通用健康评估项目包括体格检查(身高、体重,腰围,颈围)、化验(血常规,生化二十五项,2hOGTT(0h/1h/2h血糖、胰岛素、C肽),糖化血红蛋白,甲功,皮质醇、促肾上腺皮质激素,激素六项,尿常规,尿微量白蛋白肌酐比,大便标本)、检查(体脂成分分析、脂肪肝及肝纤维化检查,多导睡眠监测,女性加做妇科超声)。
(三)肥胖患者转诊模式
对于疑诊皮质醇增多症、甲状腺功能减退的患者,或者合并糖脂代谢异常的患者,专科筛查后将统一转诊至内分泌科进行进一步的评估和诊疗。如考虑单纯性肥胖,患者合并严重的睡眠呼吸暂停综合征将转诊至耳鼻喉科,合并严重的脂肪肝合并肝功能不全将转诊至肝胆内科,合并多囊卵巢综合征有生殖需求则转诊至妇产科进一步诊治。如患者当前情况稳定,有减重意愿,则向患者解释科学减重路径。
(四)生活方式干预贯穿,定制个性化减重方案
所有患者转诊至医学营养科、康复医学科制定生活方式干预方案。医学营养科针对减重患者进行膳食摄入、饮食习惯调查,结合代谢相关问题制定减重饮食方案,并在减重的不同阶段给予相应的膳食和生活习惯宣教,提高患者接受度,减少不良事件发生。康复医学科针对肥胖及其相关疾病的患者,提供个性化评估,包括肌力耐力评估、关节活动度评估、心肺运动功能评估,日常生活活动(ADL)的能力评估、职业和工作能力评估等,为患者提供身体水平、功能水平和社会参与水平三个层面的康复方案,旨在改善患者的生活质量,减轻疾病的负担,并预防肥胖相关的并发症。
对于生活方式干预减重效果不佳的患者,根据患者意愿及适应症,内分泌科评估心脑血管疾病发生风险并制定药物减重方案;对于保守减重治疗方案效果不佳或者有手术减重意愿的患者可接受胃肠外科的手术治疗,术后至康复医学科制定远期康复方案。MDT团队定期进行病例讨论,梳理当前诊疗流程并及时做出优化。
(五)减重效果随访与跟踪
我院拥有特色的个案管理制度,针对肥胖患者配备专门的个案管理师进行全程的追踪管理。我院后续计划建立并维护一个全面的肥胖人群队列数据库,设计并实施长期的随访计划,确保数据的全面性和准确性。通过随访,收集患者体重变化、相应代谢疾病的转归以及肠道菌群分布等数据资料,利用队列数据探讨肥胖的成因、发展、后果以及治疗效果,发现新的治疗靶点和方法;此外我们也计划进行卫生经济学分析,为肥胖管理策略的制定和调整提供数据支持。
(六)人才培养
在这个过程中,我们MDT的团队也在进行持续的人才培养工作,通过定期举办内部研讨会和工作坊,成员参加国内外相关学术会议和培训课程等方式,希望培养MDT团队成员在肥胖人群队列研究方面的专业知识和技能,增强团队成员对肥胖管理最佳实践的理解和应用,并提高团队成员领导能力,为这种MDT模式的推广积蓄力量。
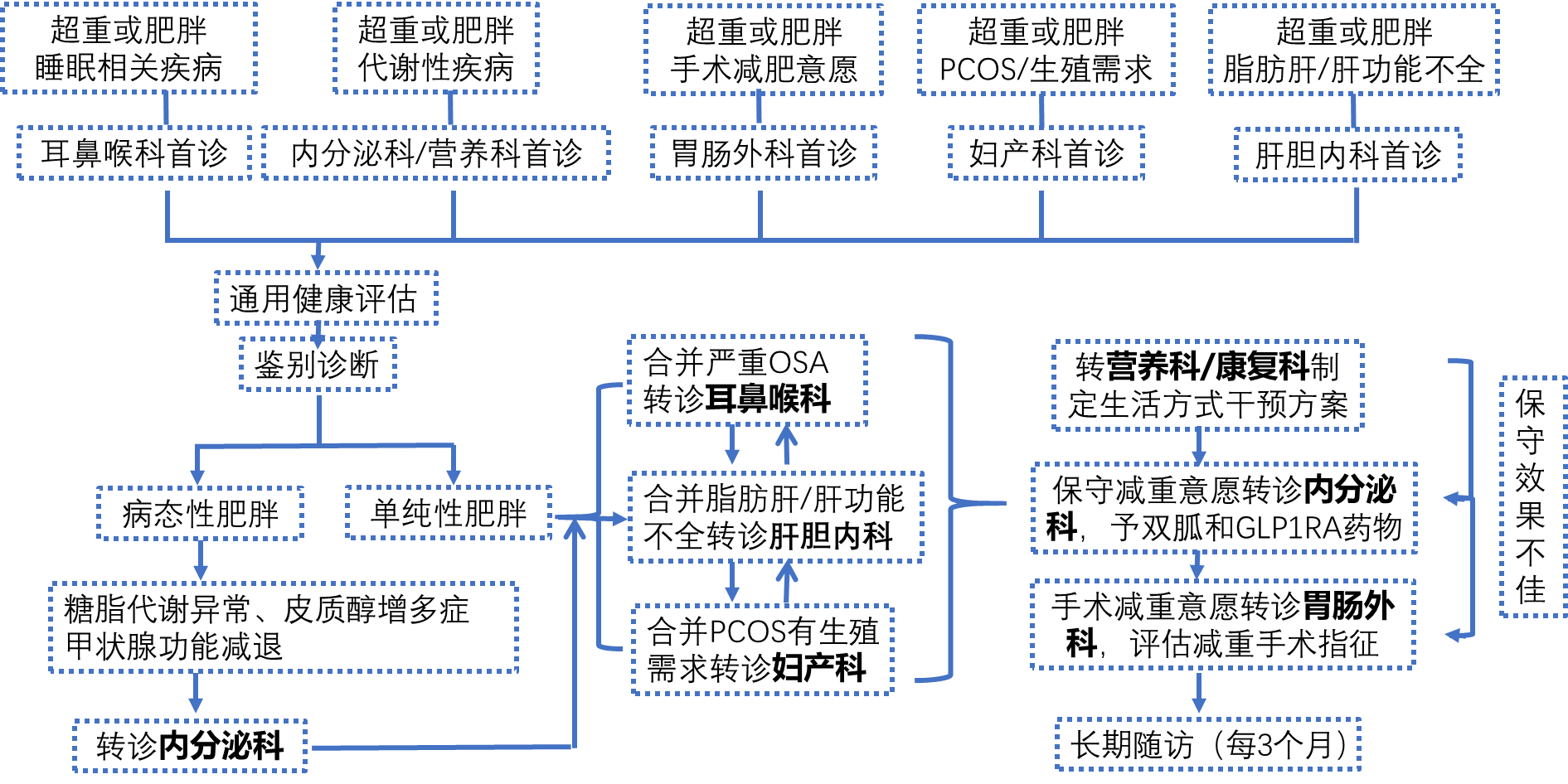
图1:北京清华长庚医院肥胖及相关疾病多学科诊疗(MDT)门诊筛查和转诊流程
成效与反响
目前我院内分泌科、医学营养科、胃肠外科分别成立减重门诊,针对不同意愿人群做针对性指导和治疗。不同学科之间的转诊进行顺利,通过科学减重路径,对大多数肥胖人群进行个性化管理。多数肥胖人群经过3-6个月的生活方式干预或药物干预后,体重平均下降5-10kg,合并的糖尿病、高脂血症、脂肪肝、睡眠呼吸暂停等疾病均得到了明显的改善,大大提高了患者满意度,并改善了远期预后。
我院医学营养科连续五年获评“百佳医学营养减重教学基地”。内分泌科减重门诊自开立以来,已服务近千名肥胖患者,通过针对性转诊及制定个性化诊疗方案,大多数患者获得了满意的减重效果。胃肠外科自开展腹腔镜代谢减重手术项目以来,已完成近400台腹腔镜代谢减重手术,积累了丰富的治疗经验,并获评北京市减重与代谢外科专业质量控制合格单位。
复制推广情况
我院减重MDT门诊成立以来,颇有成效。多学科联合诊疗模式使得肥胖患者得到获益,也获得了兄弟医院的认可。北京清华长庚医院内分泌代谢科是昌平区内分泌疾病质控中心单位,定期联合区域内各单位开展学术活动,我院MDT模式也借机推广至兄弟医院,并建立医院间会诊和转诊制度。对于有减重需求的患者,经兄弟医院评估后,先经过院内MDT讨论,如果兄弟医院没有相应的诊治科室或技术,也可转诊至我院进一步进行相应的治疗。近期,泰康之家燕园糖尿病诊疗中心、北京大学康复医院拟成立减重门诊,相继来我院进行学习。我院的减重MDT模式有望继续推广到更多的医院,服务于更多肥胖人群。
经验与启示
肥胖患病率逐年提升,可合并多种代谢性疾病,成为威胁身体健康的重要危险因素之一。然而,很多肥胖患者并未意识到其严重性,依然不重视体重管理。即便意识到应该减重改善身体健康,很多人却不知道如何科学健康减重,短期极端节食或者剧烈运动可以带来体重显著下降,但极易发生体重反弹,并带来一些健康问题。
北京清华长庚医院的多学科减重诊疗团队(MDT)模式通过跨学科协作,为肥胖患者提供全面、个性化的治疗方案。首先,通过内分泌科、医学营养科、康复医学科、耳鼻咽喉科、胃肠外科、妇产科、肝胆内科等多个科室的合作,实现多角度、多层次的肥胖管理;其次,对所有首诊肥胖患者进行全面的通用健康评估,并根据患者的具体病因和合并症进行精准转诊;此外,强调生活方式干预的重要性,并通过医学营养科和康复医学科的配合,为患者提供个性化的饮食和运动指导;同时,针对不同患者的情况,制定个性化的减重治疗方案,包括药物治疗和手术治疗,以及术后的康复方案;通过建立个案管理制度和肥胖人群队列数据库,对患者的减重效果和疾病转归进行长期跟踪,为治疗效果提供数据支持;并且,通过内部研讨会、工作坊和国内外学术会议等方式,持续培养团队成员的专业知识和技能,并推广MDT模式至其他医院;最后,建议加强肥胖健康风险的科普教育和优化社区筛查及转诊流程,并推动医保政策的改进。北京清华长庚医院的MDT模式为肥胖管理提供了一个有效且全面的框架,不仅提高了患者的生活质量,还改善了慢性疾病的预后,这一模式的成功经验对其他医疗机构具有重要的启示作用。
附录:【患者版阅读材料】
您属于肥胖或超重范围吗?
成人应用身体质量指数BMI(体重(kg)/身高(m)^2)来评估胖瘦程度。按照我国标准,BMI在18.5-23.9kg/m^2为正常,24-27.9kg/m^2为超重,≥28kg/m^2为肥胖,而BMI<18.5kg/m^2为消瘦。
肥胖一般分为病态性肥胖和单纯性肥胖。病态性肥胖是指其他疾病因素引起的肥胖,比如皮质醇增多症会引起向心性肥胖,甲状腺功能减退会引起粘液水肿性肥胖等,这些疾病需要进行专业的评估和治疗。单纯性肥胖多由于摄入的热量长期大于消耗的热量,过多的热量以脂肪的形式储存在体内。单纯性肥胖与多种代谢性疾病相关,可引起胰岛素抵抗、血糖升高、血压升高、血脂升高、睡眠呼吸暂停综合征等,女性患者还可合并多囊卵巢综合征,影响生育。
如果您符合肥胖的标准,建议到专科评估肥胖的病因以及合并疾病。以下是我们建议的就诊流程。
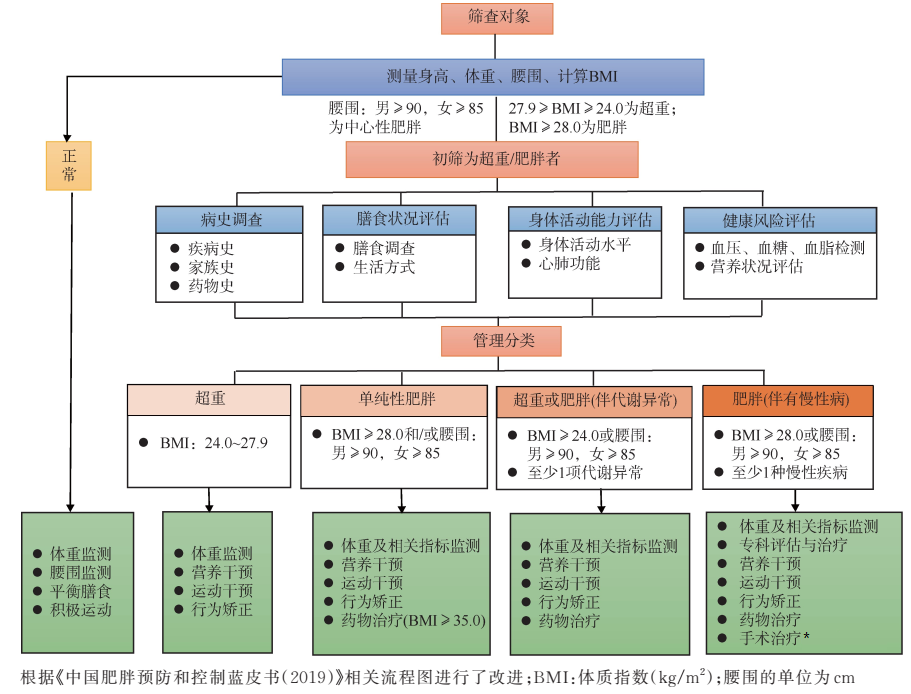
引自:中国营养学会肥胖防控分会,中国营养学会临床营养分会,中华预防医学会行为健康分会,等. 中国居民肥胖防治专家共识[J]. 西安交通大学学报(医学版),2022,43(4):619-631.
*注:单纯肥胖病人手术适应证:(1)BMI≥37.5,建议积极手术;32.5≤BMI<37.5,推荐手术;27.5≤BMI<32.5,经改变生活方式和内科治疗难以控制,且至少符合2项代谢综合征组分,或存在合并症,综合评估后可考虑手术。(2)男性腰围≥90 cm、女性腰围≥85 cm,参考影像学检查提示中心型肥胖,经多学科综合治疗协作组(MDT)广泛征询意见后可酌情提高手术推荐等级。(3)建议手术年龄为16~65岁。
2型糖尿病病人手术适应证:(1)仍存有一定的胰岛素分泌功能。(2)BMI≥32.5,建议积极手术;27.5≤BMI<32.5,推荐手术;25≤BMI<27.5,经改变生活方式和药物治疗难以控制血糖,且至少符合2项代谢综合征组分,或存在合并症,慎重开展手术。 (3)对于 25≤BMI<27.5 的病人,男性腰围≥90 cm、女性腰围≥85 cm及参考影像学检查提示中心型肥胖,经MDT广泛征询意见后可酌情提高手术推荐等级。(4)建议手术年龄为16~65岁。
以上引自中华医学会外科学分会甲状腺及代谢外科学组,中国医师协会外科医师分会肥胖和糖尿病外科医师委员会. 中国肥胖及2型糖尿病外科治疗指南(2019版)[J]. 中国实用外科杂志,2019,39(4):301-306.
肥胖相关专科诊疗简介:
医学营养科:针对减重患者进行膳食摄入、饮食习惯调查,人体成分测定等评估病情特点。结合其他代谢相关问题,如:血压、血糖、血脂、尿酸等制定减重饮食方案。并在减重的不同阶段给予相应的膳食和生活习惯宣教,提高患者接受度,减少不良事件发生。长期随诊,保障持续减重和长期体重维持。减重治疗效果取得业内广泛肯定,连续五年获评“百佳医学营养减重教学基地”。
康复医学科:针对肥胖及其相关疾病的患者,提供个性化评估,包括肌力耐力评估、关节活动度评估、心肺运动功能评估,日常生活活动(ADL)的能力评估、职业和工作能力评估等,为患者提供身体水平、功能水平和社会参与水平三个层面的康复方案,旨在改善患者的生活质量,减轻疾病的负担,并预防肥胖相关的并发症。
内分泌代谢科:确定肥胖的发生是否与内分泌疾病有关,对病态性肥胖的患者给予相应的治疗。针对其他肥胖的患者,评估合并慢性病特别是高血糖、高血脂、高血压的情况和心脑血管疾病的风险,给予生活方式的指导、减肥药物和“三高”治疗,并提出其他专科团队协作诊疗建议。开展糖尿病预防研究,对诊断糖尿病前期的患者,通过持续血糖监测,发现影响血糖波动的食物,特别是个性化的、升糖指数高的饮食,并避免进食。
耳鼻咽喉科:确定肥胖患者是否合并阻塞性睡眠呼吸暂停、肥胖低通气综合征等睡眠呼吸障碍疾病,评价上气道结构解剖结构等,减重治疗同时给予个性化上气道持续正压通气治疗,并提出其他专科团队协作诊疗建议。依据体重改变情况评价疾病严重程度变化,确定是否继续持续正压通气治疗或脱机等。
胃肠外科:对符合代谢减重手术指征的患者给予相应的术前评估,根据指南制定个性化手术方案,多学科协作制定诊疗建议。主要手术方式包括腹腔镜袖状胃切除术、胃旁路手术,术后进行持续不少于一年的术后跟踪随访。
妇产科:对于合并多囊卵巢综合征的患者,保守治疗包括拮抗雄激素药物治疗、改善胰岛素敏感性治疗。如近期有生育需求,必要时予以促排卵/辅助生殖治疗。
肝胆内科:对于肥胖患者进行脂肪性肝炎的早期筛查和防治,对合并脂肪性肝炎、肝纤维化、早期肝硬化的患者的治疗、控制及逆转及时采取有效措施,改善预后。科室以整合式共同照护模式开展复杂肝胆胰疾病多学科诊疗模式,是国家卫生和健康委员会老年肝胆肿瘤医联体的牵头单位,承接或牵头国内外多项临床研究项目,并获得高度好评。
【医师版阅读材料】
1、通用评估项目(治疗前、治疗3个月、6个月、1年)
体格检查:身高、体重,腰围,颈围(个案管理记录)
化验:血常规,生化二十五项,2hOGTT(0h/1h/2h血糖、胰岛素、C肽),HbA1c,甲功,皮质醇、ACTH,激素六项,尿干化学,尿微量白蛋白肌酐比,大便标本
检查:体脂成分分析、脂肪肝及肝纤维化检查,多导睡眠监测,女性加做妇科超声
2、保守治疗方案
肥胖个案管理
营养科/康复科制定生活方式干预方案
内分泌科:确定肥胖的发生是否与内分泌疾病有关,对病态性肥胖的患者给予相应的治疗。针对其他肥胖的患者,评估合并慢性病特别是高血糖、高血脂、高血压的情况和心脑血管疾病的风险,给予生活方式的指导、减肥药物和“三高”治疗,并提出其他专科团队协作诊疗建议。对于符合药物减重适应症的患者可酌情给予二甲双胍、GLP1A(糖尿病患者可医保开立,非糖尿病患者自费开立)
耳鼻喉科:完善多导睡眠监测后,由耳鼻喉科医生评估是否合并严重OSA,完善电子鼻咽喉镜,评价气道情况,给予治疗建议,必要时给予呼吸机治疗。
肝胆内科:加强宣教,对合并肝功能不全的患者积极保肝治疗;早期筛查脂肪性肝炎、肝纤维化、早期肝硬化,尽早给予相关措施控制、逆转病情;监测肝功能、肝脏弹力超声、上腹部超声。
如合并PCOS,近期有生育需求,妇产科进行促排卵/辅助生殖治疗。
3、手术治疗方案
患者3-6个月减重不明显(小于5%),结合患者意愿
胃肠外科评估减重手术指征
4、长期管理
康复科制定康复方案
肥胖个案管理(每3个月随访1次),营养科、内分泌科、胃肠外科、耳鼻喉科、肝胆内科、妇产科多学科协作随诊
